

Selecciona un tema:
Nutrición
DIFICULTADES EN LA ALIMENTACIÓN
Los niños que sufren de parálisis cerebral infantil (PCI) presentan a menudo dificultades relacionadas con la alimentación.
Pero, ¿por qué sucede?
El acto de comer requiere la coordinación simultánea de una gran cantidad de grupos musculares (especialmente músculos faciales). Como la PCI afecta al movimiento corporal y al control muscular, la alimentación también puede verse afectada.
Las dificultades en la alimentación pueden ser estresantes para toda la familia, y transformar un tiempo que se supone placentero en una tarea frustrante.
¨Cuando tu hijo no come puedes acabar haciendo cosas que nunca hubieras pensado: yo no comía porque él no comía”
Miriam, madre de Yehoshua
Nutrición cuando existen problemas de alimentación:
Si persisten las dificultades en la alimentación, es posible que tu hijo no reciba suficiente nutrición y esto podría afectar a su crecimiento y desarrollo.
Si este es el caso, tu equipo de profesionales de la salud pueden ayudarte a superar estas dificultades. Antes de probar algo nuevo o decidir hacer algún cambio en la dieta de tu hijo, consúltalo con ellos.
Es importante recordar que las necesidades de tu hijo cambiarán con el tiempo. Por este motivo, es importante que consultes con un profesional de la salud para adaptar la alimentación a su crecimiento y desarrollo.
Confía en los profesionales para adaptar la alimentación de tu hijo:
El profesional de la salud te hará algunas preguntas para evaluar los problemas de alimentación o deglución de tu hijo.
Las posibles preguntas podrían ser:
- - ¿Cuánto tiempo tardas en alimentar a su hijo?
- - ¿Darle de comer es una fuente de estrés para ti o para él?
- - ¿Tu hijo está aumentando de peso de manera adecuada?
- - ¿Tu hijo muestra algún signo de atragantamiento, tos o dificultad para respirar durante o después de las comidas?
Dependiendo de las respuestas, el profesional de la salud te guiará para encontrar la solución nutricional que mejor se adapte a vuestras necesidades.
Pero, primero, puede que tengas dudas y quieras reunir tanta información como sea posible. En los siguientes apartados presentaremos algunos ejemplos de dificultades en la alimentación y sus posibles soluciones.
En los siguientes apartados presentaremos algunos ejemplos de dificultades en la alimentación y problemas asociados.
Referencia bibliográfica:
1.Penagini F et al. Dietary Intakes and Nutritional Issues in Neurologically Impaired Children. Nutrients.2015;7(11):9400-15.
Prestar atención a la disfagia
La disfagia es la dificultad de alimentación más frecuente en niños con parálisis cerebral de moderada a grave. Les provoca problemas para tragar alimentos y/o líquidos.
La disfagia no sólo puede conllevar desnutrición y deshidratación, sino que también puede provocar problemas respiratorios, como neumonía. Esto se debe a las aspiraciones recurrentes (cuando la comida o el líquido entra en las vías respiratorias o los pulmones por problemas de deglución).
Algunos signos de que tu hijo puede presentar disfagia son:
- - Tos y/o atragantamiento durante y/o después de la ingesta
- - Cambios en el color de la cara durante la alimentación
- - Cansancio/sudor durante la alimentación
- - Dificultad pata retener comida en la boca
- - Tiempo excesivo para comer
- - Cantidad excesiva de comida restante en la boca ( sin tragar)
- - Tos crónica y/o infecciones respiratorias repetidas
- - Insuficiente ganancia de peso
Si observas alguno de los síntomas o si tienes alguna inquietud, te recomendamos que contactes con tu profesional de la salud.
Algunas de las estrategias más habituales para abordar la disfagia son adaptar la textura de las comidas del niño y garantizar una postura correcta durante la alimentación.
→CONSULTA AQUÍ EL APARTADO RELACIONADO CON LAS ESTRATEGIAS NUTRICIONALES
Referencias bibliográficas:
1.Penagini F et al. Dietary Intakes and Nutritional Issues in Neurologically Impaired Children. Nutrients.2015;7(11):9400-15.
2.Arvedson JC. Feeding children with cerebral palsy and swallowing difficulties. Eur J Clin Nutr. 2013;67 Suppl 2:S9-12.
Comprender el reflujo gastroesofágico
El reflujo gastroesofágico (RGE), es otra dificultad de alimentación muy frecuente en los niños con PCI. Se produce cuando el contenido del estómago asciende o "refluye" por el esófago. Los ácidos estomacales, las enzimas y la bilis pueden dañar el esófago y provocar dolor y vómitos.
El RGE puede controlarse a través de medicamentos específicos que puede recetarte tu médico de referencia.
Algunas recomendaciones también pueden ayudar a aliviar este problema: mantener una postura correcta de tu hijo y abstenerse de acostarlo inmediatamente después de las comidas.
Referencias bibliográficas:
1.Penagini F et al. Dietary Intakes and Nutritional Issues in Neurologically Impaired Children. Nutrients.2015;7(11):9400-15.
2.Sullivan PB. Gastrointestinal disorders in children with neurodevelopmental disabilities. Dev Disabil Res Rev. 2008; 14(2):128-36.
Preste atención a otros problemas
Tu hijo también puede sufrir afecciones asociadas, como:
Estreñimiento
El estreñimiento también es un problema frecuente en niños con parálisis cerebral. Hasta el 74 % de los niños con discapacidades graves lo padecen. Los factores que contribuyen al estreñimiento son:
- - Poca ingesta de líquidos y fibra
- - Movilidad intestinal anormal
- - Actividad física muy reducida
- - Hipotonía generalizada (disminución del tono muscular)
Los episodios recurrentes de estreñimiento pueden conducir a dolor abdominal y, náuseas crónicas, vómitos recurrentes, en última instancia, a una ingesta reducida de alimentos.
Un niño que padece estreñimiento puede negarse a comer debido al dolor abdominal y, por lo tanto, puede no obtener la alimentación necesaria para su correcto crecimiento y desarrollo.
Obesidad
En algunos casos de movilidad muy limitada, los niños presentan un mayor riesgo de sufrir obesidad.
Los niños con sobrepeso tienen un mayor riesgo de obesidad y necesitan seguir un plan nutricional individualizado.
Referencias bibliográficas:
1.Penagini F et al. Dietary Intakes and Nutritional Issues in Neurologically Impaired Children. Nutrients.2015;7(11):9400-15.
2.Centers for Disease Control and Prevention, Defining Childhood Obesity, disponible en: https://www.cdc.gov/obesity/childhood/defining.html, accessed on 27032018
ESTRATEGIAS NUTRICIONALES
Como padres, queremos proporcionar la mejor nutrición a nuestros hijos, así como facilitar que las comidas sean agradables para toda la familia.
Sin embargo, los niños con parálisis cerebral infantil (PCI) pueden tener necesidades nutricionales específicas que requieren cuidados especiales, dependiendo de la gravedad de su discapacidad física y sus dificultades para la alimentación.
Para obtener más información, consulta el apartado relacionado con las dificultades de alimentación dificultades de alimentación.
Saber cómo y qué dar de comer a tu hijo es otro desafío que se debe superar; pero, antes de que te des cuenta, se habrá convertido en un logro, y estará integrado completamente en vuestra rutina diaria.
Por lo general, después del diagnóstico, analizarás junto con el profesional de la salud las necesidades nutricionales de tu hijo y las posibles soluciones para cubrirlas.
Si tienes preguntas o dudas, habla con tu médico. Es importante que entiendas completamente los motivos por los que tu hijo necesita un soporte nutricional especial y cómo hacer que todo funcione.
Antes de probar algo nuevo o cambiar los hábitos de alimentación de tu hijo, consulta con un profesional de la salud. Él te guiará y pautará la mejor opción de acuerdo con las necesidades específicas de tu hijo.
Obtener respuestas te puede proporcionar tranquilidad. Estamos aquí para ayudarte a gestionar el día a día y para acompañarte en el aprendizaje sobre cómo manejar la nutrición de tu hijo. En los siguientes apartados encontrarás información que te ayudará a familiarizarte con posibles estrategias o soluciones nutricionales para niños con parálisis cerebral.
Los espesantes pueden ser la solución para tu hijo
Un gran número de niños con parálisis cerebral infantil (PCI) sufre disfagia y, por tanto, puede tener dificultades para tragar. Los espesantes pueden ser una solución para modificar la textura y ayudarles a tomar los líquidos necesarios.
Los jugos, la leche o el agua son ejemplos de líquidos que pueden espesarse. Tu profesional de la salud te recomendará la cantidad exacta de espesante necesaria para obtener la textura deseada.
Los líquidos espesados pueden tener diferentes texturas:
Textura néctar
- - Al verter, cae formando un hilo fino
- - Puede beberse con pajita
- - Puede beberse en taza
Textura miel
- - Al verter, cae formando gotas espesas
- - No puede beberse con pajita
- - Se puede tomar en taza o en cuchara
- - Al sujetarlo con una cuchara no mantiene su forma
Textura pudin
- - Al verter, cae en bloques
- - No puede beberse, solo tomarse con cuchara
- - Al agarrarlo con cuchara mantiene su forma

El profesional de la salud de referencia determinará la textura más apropiada para tu hijo.
Referencias bibliográficas:
1.NHS, Appropriate prescribing of thickeners for dysphagia in adults, PrescQIPP, Bulleting 100, 2015. Available at: https://www.prescqipp.info/thickeners-for-dysphagia/send/169-thickeners-for-dysphagia/1939-bulletin-100-thickeners-for-dysphagia
Los Alimentos para Usos Médicos especiales deben ser usados bajo supervisión médica. Siempre consulte con su profesional sanitario antes de realizar cualquier cambio en la dieta de su hijo.
Los suplementos nutricionales orales complementan la dieta
Cuando un niño pierde peso y con su dieta habitual no llega a cubrir sus necesidades nutricionales, pueden ser necesarios suplementos para garantizar una nutrición adecuada. Si tu hijo puede alimentarse por vía oral, esta solución puede asegurar que tu hijo reciba toda la nutrición que necesita.
Existen diferentes tipos y sabores de suplementos nutricionales orales (SNO). IIncluso puedes preparar diferentes recetas para que sean más atractivos para tu hijo y de esta forma garantizar el cumplimiento de la pauta nutricional. Tu médico te aconsejará la opción más indicada a vuestro caso.
Los Alimentos para Usos Médicos especiales deben ser usados bajo supervisión médica. Siempre consulte con su profesional sanitario antes de realizar cualquier cambio en la dieta de su hijo.
*NOTA IMPORTANTE: La leche materna es el mejor alimento para el lactante durante los primeros meses de su vida y, cuando sea posible, será preferible a cualquier otra alimentación.
La nutrición enteral no tiene que asustarnos
La nutrición enteral es una forma de recibir alimentación a través de un “tubo” mediante el uso de una dieta líquida.
Los profesionales de la salud sugieren que la nutrición enteral debe considerarse cuando un niño no puede cubrir sus necesidades nutricionales individuales o tarda más de 3 horas en comer al día.
Tomar esta decisión es muy complejo, por lo que te recomendamos que hables con tu profesional de la salud para estudiar las posibilidades que mejor se adapten a las necesidades nutricionales de tu hijo.
La nutrición enteral puede ser una solución temporal hasta que tu hijo mejore y aumente de peso, o puede ser una solución permanente, según las necesidades que tenga. Recuerda que, a veces, incluso si tu hijo puede comer, se recomienda la nutrición enteral para asegurar que cubre el 100% de sus requerimientos nutricionales.
Tómate tu tiempo para tomar la decisión de comenzar la nutrición enteral. Date margen para contemplar diferentes opciones y para evaluar los beneficios y los inconvenientes de incluir la nutrición enteral en vuestro día a día.
Hay diferentes vías de acceso a través de las cuales se puede colocar una sonda.
A continuación, incluimos un breve resumen de las diferentes vías de acceso para la nutrición enteral:
Alimentación por sonda (NG) y nasoyeyunal NY
Alimentación por sonda nasogástrica y nasoyeyunal.
Estas formas de alimentación incluyen una sonda que pasa a través de la nariz, baja por la garganta y el esófago y luego llega al estómago (NG) o al intestino delgado (NY).
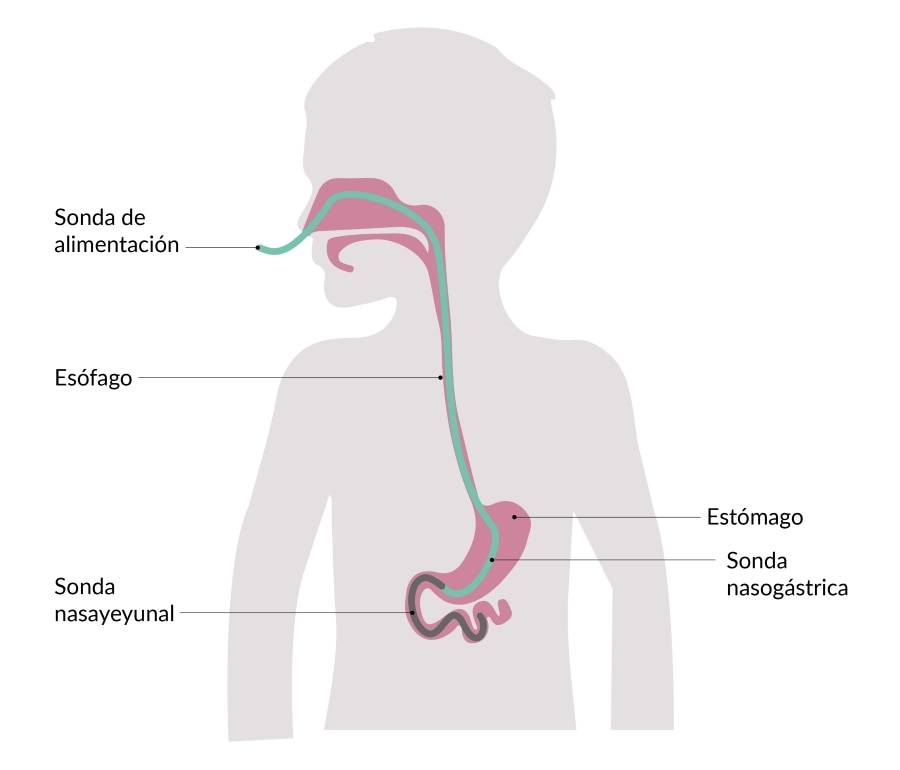

Puede resultarte inquietante al principio. Sin embargo, con el tiempo y la experiencia, te acostumbrarás y podrás sentirte seguro de que tu hijo está recibiendo la cantidad correcta de nutrición y manteniendo un peso saludable. También se reducirá drásticamente el tiempo dedicado a la alimentación, aliviando tanto el estrés como la frustración que puede conllevar la alimentación por vía oral. Esto les proporcionará más tiempo para realizar otras actividades diarias en familia.
Alimentación enteral con gastrostomía (PEG) y yeyunostomía (PJ)
PEG:
La sonda se introduce a través de la piel y llega directamente al interior del estómago. El término técnico de PEG es: gastrostomía endoscópica percutánea, del inglés percutaneous endoscopic gastrostomy.
PJ:
La sonda se introduce quirúrgicamente en el yeyuno, que es la sección intermedia del intestino delgado. El término técnico de PJ es: yeyunostomía percutánea, del inglés percutaneous jejunostomy.

Al principio, la colocación de una sonda puede parecer muy invasiva o puede asustar. Sin embargo, puedes pensar en la nutrición por sonda como un cordón umbilical.
Inspirado en Miriam, madre de Yerhoshua
Las ventajas de la nutrición enteral
Tu hijo puede obtener toda la nutrición que necesita a través de este medio.
Esta forma de alimentación es muy discreta y práctica, y puede llevarse a cabo en cualquier lugar con bastante facilidad. Es una forma de alimentación rápida, segura y fiable que te permite controlar la cantidad de alimento y la hidratación que tu hijo está recibiendo.
Hay diferentes métodos para la administración de nutrición enteral y diferentes tipos de pautas de alimentación, dependiendo de lo que el médico haya prescrito para tu hijo.
La nutrición puede realizarse de forma continua o en varias veces (nutrición intermitente o por “bolus”).
La nutrición contínua puede administrarse por gravedad o usando una bomba.
- Por gravedad: el envase de la fórmula (o una bolsa llena de fórmula) cuelga por encima del niño para dejar que la fórmula gotee dentro del tubo y luego hacia el estómago. Pueden utilizarse reguladores de flujo para controlar la velocidad del mismo.
- 2. Por bomba de nutrición enteral: la bomba puede programarse para funcionar a las horas apropiadas y a la velocidad que se elija para proporcionar nutrición. No olvides pedir a un profesional sanitario que te enseñe cómo se usa la bomba antes de regresar a casa.
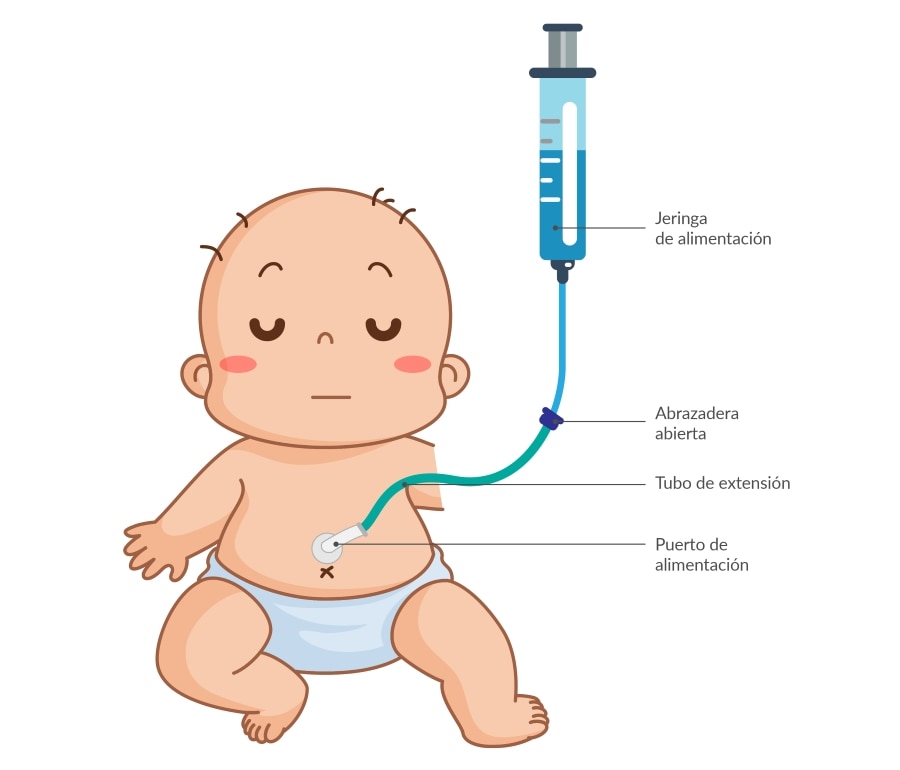
La nutrición intermitente puede hacerse por gravedad, usando una bomba o usando una jeringa.
- La nutrición intermitente también llamada nutrición por “bolus” es un tipo de nutrición enteral que proporciona una determinada cantidad de fórmula durante un corto período de tiempo (normalmente entre 30 y 60 minutos), y que habitualmente se administra varias veces al día.
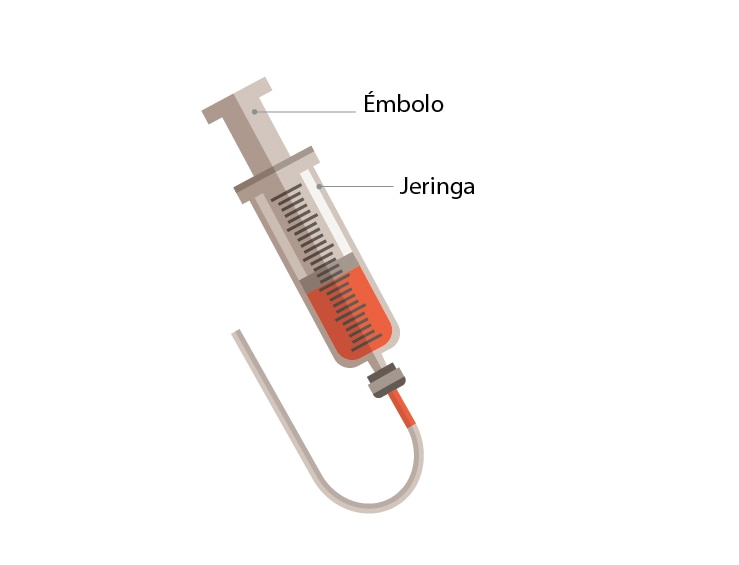
- Para la administración mediante jeringa, la fórmula se vierte en un envase de boca ancha y se succiona con la jeringa. Luego se usa el émbolo para empujar la fórmula directamente hacia el interior de la sonda.
Ahora puede que sea difícil de entender, pero a medida que adquieras más experiencia, la nutrición enteral puede ser, y se convertirá, en algo natural. Hablar sobre la nutrición enteral con tu hijo ayudará a aliviar cualquier confusión y permitirá que se sienta más tranquilo y cómodo durante la hora de la comida.
Selección de la fórmula
Hay una amplia gama de fórmulas de nutrición enteral. Cada fórmula se adapta a las diferentes necesidades específicas de cada niño (p. ej., contenido calórico, contenido de fibra, contenido mineral, etc.).
Haz clic en el apartado Tipos de fórmulas para comprender mejor los diferentes tipos de fórmulas disponibles para la nutrición enteral.
La nutrición enteral en el día a día
A medida que te vayas encargando de la nutrición enteral de tu hijo en casa, es natural que surjan preguntas o que necesites ayuda. El equipo de médicos que atiende a tu hijo puede ayudarte a contestar preguntas como:
- - ¿Qué puedo esperar del proceso de nutrición enteral y cuáles son las diferentes opciones de nutrición enteral disponibles?
- - ¿Qué tipo de equipo se necesita y cómo puedo utilizarlo?
- - ¿Cómo puedo saber si mi hijo está recibiendo una cantidad suficiente de nutrientes?
- - ¿Cómo puedo saber si mi hijo tiene algún problema con alimentación que recibe?
La hora de comer es una oportunidad importante para la socialización y el desarrollo, y una parte de la vida en la que los niños deberían participar y disfrutar desde una edad temprana. Aunque tu hijo se alimente mediante nutrición enteral, ser incluido en las comidas familiares y eventos sociales que involucran comida es tan importante para él como lo es para ti y tu familia.
El equipo médico que atiende a tu hijo está ahí para garantizar que la experiencia de la nutrición enteral en casa, tanto para ti como para tu hijo, sea lo más cómoda posible y no presente problemas en la medida de lo posible.
Aunque su hijo esté recibiendo nutrición enteral en algunos casos, es importante mantener la estimulación oral, es decir que coma algo por la boca.Esto ayuda a que los niños más pequeños desarrollen la habilidad de comer y tragar, y ayuda a los niños mayores que ya han adquirido estas habilidades a que las mantengan mientras reciben nutrición enteral.
Habla con el equipo médico de tu hijo para que te digan si esto es posible y les brinden ideas sobre cómo darle opciones seguras para masticar o chupar.
Cuando la gente pregunte cuándo va a dejar tu hijo de usar una sonda para comer, está bien decir: «No lo sabemos». Es importante centrarse en los objetivos inmediatos, como aprender a ajustar la nutrición enteral a las necesidades del niño, cambiar de un tipo de fórmula a otro según los resultados obtenidos y, por supuesto, ¡crecer más fuerte y más alto todos los días!
Te aconsejamos que hables con el equipo médico de tu hijo para que te ayude a gestionar la administración de la nutrición fuera del hogar, en función del tipo de zona utilizada y del horario de alimentación. Tu equipo médico también te ayudará a crear un plan de alimentación si tu hijo va a la escuela.
¡Con la nutrición enteral, hay muchos marcadores de progreso! Los logros, tanto los grandes como los pequeños, merecen ser celebrados.
Referencias bibliográficas:
1.Romano C et al. European Society for Paediatric Gastroenterology, Hepatology and Nutrition Guidelines for the Evaluation and Treatment of Gastrointestinal and Nutritional Complications in Children With Neurological Impairment. J Pediatr Gastroenterol Nutr. 2017;65(2):242-264.
2.Penagini F et al. Dietary Intakes and Nutritional Issues in Neurologically Impaired Children. Nutrients.2015;7(11):9400-15.
3.Sullivan PB. Gastrointestinal disorders in children with neurodevelopmental disabilities. Dev Disabil Res Rev. 2008; 14(2):128-36.
4.https://www.nestlehealthscience.us/mytubefeedingkid
¿Qué fórmula elegir?
Tu profesional de la salud tendrá en cuenta el diagnóstico médico de tu hijo, sus requerimientos nutricionales y la pauta de nutrición enteral a la hora de recomendarle una fórmula. La nutrición enteral solo debe usarse bajo supervisión médica.
Existe una amplia gama de fórmulas de nutrición enteral para niños disponibles en el mercado. Las fórmulas están disponibles en diversos formatos y envases.
Una fórmula “completa” proporciona todos los nutricientes que tu hijo necesita. La nutrición enteral puede sustituir completamente a la alimentación oral.
Las fórmulas de nutrición enteral se consideran como una nutrición completa porque contienen proteínas, hidratos de carbono, grasas, vitaminas, minerales y el agua suficientes para evitar el desarrollo de deficiencias y para ayudar al crecimiento y desarrollo del niño, cubriendo sus necesidades nutricionales específicas. El tipo y la cantidad de cada uno de estos nutrientes es diferente en cada fórmula, por lo que tu equipo médico dispondrá de muchas opciones para cubrir las necesidades de tu hijo.
Algunos padres dicen que tu hijo nota el sabor de la fórmula que recibe a través de la sonda, en forma de un retrogusto, una regurgitación, y por ello puede ser útil una fórmula con sabor.
Aquí se muestran ejemplos de diferentes tipos de fórmulas:
Fórmulas estándar
Una fórmula estándar es una fórmula que se ha diseñado para niños con una digestión normal y que incluye todos los nutrientes necesarios para un niño en fase de crecimiento. Algunas fórmulas estándar pueden usarse tanto para nutrición enteral como para alimentación oral y algunas contienen ingredientes añadidos, como la fibra, para fomentar la regularidad del tránsito intestinal.
Fórmulas peptídicas
Las fórmulas a base péptidos son diferentes porque contienen algunos nutrientes, como las proteínas, fraccionadas en componentes más pequeños llamados péptidos para que sean más fáciles de digerir. Son nutricionalmente completas, lo que significa que contienen todos los nutrientes necesarios para un niño que está creciendo.
Otras opciones
Se pueden preparar también fórmulas “caseras” con alimentos naturales que se trituran en la batidora, aunque es difícil asegurar de esta forma las necesidades nutricionales del niño.
La mejor opción en caso de querer incluir alimentos naturales en la dieta es usar una fórmula de nutrición enteral como base y garantizar de esta forma los aportes nutricionales adecuados. Se puede mezclar la fórmula de nutrición enteral con frutas, verduras, yogur, carne o pescado. Un profesional de la salud deberá revisar la «receta», o los diferentes ingredientes utilizados, para garantizar que se cubren los requerimientos nutricionales del niño. Ten la seguridad de que todas las fórmulas de nutrición enteral han sido creadas especialmente para proporcionar todos los nutrientes necesarios para ayudar en el crecimiento y desarrollo del niño, en una forma y cantidad que tu hijo pueda tolerar.
Problemas con la fórmula
Si sospechas que tu hijo no está tolerando una fórmula, colabora con el médico o dietista para encontrar la causa de la intolerancia. Algunas veces puede ser tan sencillo como cambiar la fórmula. Hay fórmulas que han sido creadas especialmente para mejorar la tolerancia, lo que puede ayudar a aliviar los problemas digestivos. El médico o dietista puede recomendar una fórmula alternativa que sea adecuada para las necesidades de tu hijo.
Si crees que tu hijo tiene síntomas de una alergia alimentaria, es importante consultarlo con el médico para que le hagan pruebas adicionales. Los síntomas de la alergia alimentaria pueden ser de leves a graves, e incluyen:
- - Náuseas y vómitos
- - Diarrea
- - Sangre en las heces
- - Erupciones, ronchas o picor en la piel
- - Dificultad para respirar o silbilancias
- - Hinchazón de los labios o de los párpados
Hay que prestar atención a la aparición de este tipo de síntomas. La alergia alimentaria es diferente de la intolerancia, y requiere un control mucho más estricto. La alergia es una respuesta inmunológica a una o más proteínas incluidas en la alimentación. Por ejemplo: la proteína de leche de vaca, los frutos secos, el pescado, el marisco, los huevos, la soja y el trigo. Muchas fórmulas de alimentación enteral contienen proteína de la leche o de la soja, o pueden haber sido elaboradas en la misma instalación que otros productos que contienen alérgenos, como el trigo o los frutos secos. Si un miembro de la familia padece alguna alergia alimentaria, aumentan las probabilidades de que otros familiares, como tu hijo, puedan estar afectados.
Si sospechas que tu hijo presenta síntomas de alergia alimentaria después de la ingestión de una fórmula, consúltalo inmediatamente con tu profesional sanitario.
Conservación y uso de la fórmula
Finalmente, al igual que con cualquier otro alimento, las fórmulas de alimentación enteral deben almacenarse cuidadosamente. Las instrucciones específicas normalmente se indican en la etiqueta de la fórmula, pero de forma general:
- 1. Conserva la fórmula sin abrir en un espacio limpio y seco a temperatura ambiente
- 2. Si solo se usa una parte del envase de fórmula, tápalo usando el tapón, indica la fecha y la hora en la que se abrió y colócalo en el refrigerador.
- 3. Úsalo entre las 4 horas (a temperatura ambiente) y 24 horas posteriores a su apertura, si está refrigerado (si no lo usas en 24 horas, deséchalo).
- 4. Para evitar molestias estomacales, saca la fórmula del refrigerador 30 minutos antes de su uso
- 5. No calientes la fórmula en el microondas ni en la estufa.
Hasta el momento, y en todos los apartados de este sitio web, hemos cubierto una amplia gama de información que le puede ayudar a comprender mejor los cuidados necesarios para su hijo con parálisis cerebral.
Finalmente, cuando ambos os sintáis cómodos durante la alimentación, la hora de la comida puede proporcionar momentos agradables y preciosos entre tú y tu hijo.
Creemos que escuchar las historias de cómo otras familias abordan la PCI puede ayudarte aún más de lo que crees:
→AQUÍ ALGUNAS HISTORIAS REALES QUE HEMOS RECOPILADO DE CUIDADORES DE NIÑOS CON PCI
Referencias bibliográficas:
1.Alexander D et al. Nutritional and health benefits of semi-elemental diets: A comprehensive summary of the literature. World J Gastrointest Pharmacol Ther. 2016;7(2):306-19.
2.https://www.nestlehealthscience.us/mytubefeedingkid
Los Alimentos para Usos Médicos especiales deben ser usados bajo supervisión médica. Siempre consulte con su profesional sanitario antes de realizar cualquier cambio en la dieta de su hijo.
ELEMENTOS BÁSICO DE LAS ALIMENTACIÓN ENTERAL
Hay una gran cantidad de preguntas a considerar sobre quién, qué, cuándo y por, qué respecto a la nutrición enteral de su hijo.
Seguramente se encontrará con obstáculos a lo largo del camino. A menudo, comprender en qué consisten hace que sea más sencillo superarlos. El primer paso para gestionar los posibles problemas de la alimentación enteral es identificarlos. Con el conocimiento se consigue una mayor confianza y comodidad.
En este apartado, abordaremos información importante sobre la nutrición enteral que necesita saber.
Encontrará recomendaciones útiles si su hijo sufre de presencia de residuos gástricos, estreñimiento, diarrea o malestar estomacal, y también abordaremos otras afecciones, como la deshidratación y la aspiración.
Aprenda también a cómo solucionar la obstrucción de una sonda, así como rutinas para mantener una buena higiene bucal y de la piel.
No importa el problema o la necesidad, confíe en el equipo sanitario para todo lo que necesite, consultándole a medida que le vayan surgiendo las preguntas.
Escuche lo que otras familias tienen que decir y cómo abordaron la PC y la alimentación enteral.
Cómo reducir los problemas gastrointestinales
Los problemas gastrointestinales son bastante comunes en niños que reciben nutrición enteral. Identificar el origen de la incomodidad es clave para encontrar las posibles soluciones.
Comparte tus observaciones e inquietudes con el equipo médico antes de realizar cualquier cambio en la pauta de alimentación diaria de tu hijo. Algunas veces bastará con medidas simples para aliviar el problema.
Los problemas gastrointestinales pueden incluir: residuos gástricos, estreñimiento, diarrea y malestar abdominal.
¿Qué son los residuos gástricos?
Los residuos gástricos son restos sólidos y/o líquidos de una toma de nutrición enteral anterior que permanecen en el estómago más tiempo de lo normal e incluso pueden estar en el estómago al inicio de la siguiente toma.
Si hay residuos gástricos, tu hijo puede escupir o vomitar. Supone un problema si ocurre con la suficiente frecuencia como para que tu hijo no reciba la cantidad total de la fórmula y como consecuencia deje de ingerir unos nutrientes muy valiosos.
Si los residuos gástricos permanecen en el estómago más de dos horas después de completar una toma puede significar que la fórmula no se está vaciando hacia el intestino tan rápido como debería.
Las posibles causas pueden incluir:
- - Cómo se administra la nutrición
- - El tipo de fórmula
- - La cantidad de fórmula que se administra
- - La velocidad de administración
Posibles soluciones que puede probar (a consultar con el médico):
- - Ajustar cómo se administra la nutrición, o cambiar la fórmula
- - Espaciar las tomas. Más tiempo entre tomas puede dar tiempo al estómago para vaciarse.
- - Ajustar la velocidad de administración para proporcionar la fórmula durante un período de tiempo más prolongado
- - Se ha demostrado que algunas fórmulas se vacían del estómago más rápidamente que otras, por lo que cambiar de fórmula podría ser una opción.
¿Qué pasa si mi hijo presenta estreñimiento?
Con la nutrición enteral las deposiciones pueden ser menos frecuentes de lo habitual. Si tu hijo sufre estreñimiento, puede sentir molestias o tener gases
Las posibles causas pueden incluir:
- - No se está administrando una cantidad suficiente de agua
- - Falta de fibra o cantidad insuficiente de fibra en la fórmula
- - Imposibilidad de realizar actividad física suficiente.
- - Ciertos medicamentos
Posibles medidas a seguir:
- - Administra agua adicional a través de la sonda de alimentación siguiendo las instrucciones de tu profesional de la salud.
- - Consulta al médico o dietista para comprobar si tu hijo debe cambiar a una fórmula con fibra o si debe añadir un suplemento de fibra.
- - Si tu hijo puede, aumenta su actividad física realizando juntos actividades divertidas.
- - Pide al profesional de la salud que revise los medicamentos de tu hijo para que compruebe si pueden provocar estreñimiento
¿Qué hacer en caso de diarrea?
Es normal que un niño que recibe nutrición enteral pueda presentar deposiciones frecuentes o acuosas, pero si presenta cuatro o más deposiciones sueltas o acuosas al día, habla con tu médico.
Posibles causas:
- - Medicamentos
- - La velocidad de administración es demasiado rápida
- - La fórmula puede haber sido contaminada después de su apertura
- - Intolerancia a la fórmula
Posibles medidas a seguir:
- - Debido a que las emociones pueden afectar a la digestión, debes intentar que tu hijo esté relajado durante la alimentación.
- - Saca los envases abiertos de fórmula del refrigerador al menos 30 minutos antes de la alimentación, para permitir que la fórmula adquiera la temperatura ambiente.
- - Ponte en contacto con el profesional de la salud que atiende a tu hijo para que valore ralentizar la velocidad de administración.
- - No uses ninguna fórmula que haya permanecido abierta a temperatura ambiente durante más tiempo del recomendado por el fabricante
- - No uses ninguna fórmula que haya permanecido abierta en el refrigerador durante más de 24 horas
- - Valora con tu profesional de la salud cambiar a una fórmula especial que contenga ingredientes de fácil digestión.
- - Lávate las manos exhaustivamente antes de abrir el envase o de manipular la fórmula.
- - Sustituye el contenedor de nutrición y las sondas según las instrucciones de tu profesional de la salud.
¿Qué pasa si mi hijo tiene malestar estomacal?
De forma ocasional, su hijo puede sentir náuseas, eructar o vomitar si tiene molestias estomacales.
- - La fórmula se está administrando demasiado rápido
- - La fórmula está demasiado fría
- - Demasiada fórmula en una toma
- - Estar tumbado en posición horizontal durante la alimentación
- - Realizar demasiada actividad física justo después de la alimentación
- - Intolerancia a la fórmula
Posibles medidas a seguir:
- - Consulta al profesional de la salud que atiende a tu hijo para que valore ralentizar la velocidad de administración.
- - No refrigeres los envases de fórmula sin abrir.
- - Saca los envases de fórmula abiertos del refrigerador al menos 30 minutos antes de la alimentación, para permitir que la fórmula adquiera la temperatura ambiente.
- - Asegúrate de que estás siguiendo las instrucciones en cuanto a la cantidad prescrita de fórmula y/o la velocidad correcta de flujo.
- - No permitas que su hijo se tumbe en posición horizontal durante una toma o justo después de ésta. Debe permanecer sentado o tumbado en un ángulo de 30-45 grados durante la alimentación y durante la hora posterior a la misma.
- - Si así lo ha indicado el médico, comprueba los residuos del estómago de tu hijo antes de reiniciar la siguiente toma.
- - Pide al médico o dietista de tu hijo que reevalúe la fórmula que está tomando. Es posible que tengas que cambiar a una fórmula que contenga más calorías en un menor volumen o a una fórmula especial que contenga ingredientes que sean más fáciles de digerir y absorber.
Los problemas gastrointestinales pueden ser un obstáculo, pero, con los consejos y recomendaciones adecuados, aprenderás a lidiar con los diferentes desafíos de la nutrición enteral.
¿Qué hacer en caso de obstrucción de la sonda de nutrición enteral?
Una sonda de nutrición enteral está obstruida cuando la fórmula no fluye adecuadamente a través de la sonda. Las posibles causas podrían ser un pliegue o una doblez en la sonda, que la fórmula se ha secado o que hay un medicamento que está bloqueando la sonda.
Posibles soluciones:
- - Asegúrate de que no haya pliegues ni dobleces en la sonda
- - Lava con agua la sonda antes y después de cada toma (pregunta al médico cuánta cantidad de agua debe usarse en cada lavado).
- - Lava la sonda con agua a temperatura ambiente antes y después de administrar medicamentos.
- - Si la sonda está bloqueada, no intentes quitar tú mismo lo que la bloquea. Consulta al médico para que te dé instrucciones de qué hacer.
En general, te aconsejamos que consulte a su profesional sanitario cuando:
- - La fórmula no fluye de forma adecuada a través de la sonda a pesar de que ya se ha comprobado que no hay pliegues o dobleces en la sonda.
- - La sonda se ha desplazado hacia adentro o hacia afuera.
- - La sonda se ha salido.
- - Hay fugas importantes de líquido alrededor de la sonda (el vendaje se ha mojado más de una vez al día).
- - Ves cambios que pueden indicar la presencia de una infección, de intolerancia alimentaria o de otro problema de salud.
- - La zona de la piel alrededor de la sonda presenta signos de infección (zona enrojecida, caliente al tacto, firme al tacto, sensible).
- - Observas más drenaje que de costumbre y el drenaje huele mal.
- - Observas supuración sanguinolenta o de tono marrón en la sonda.
- - Aumento o descenso repentino en la cantidad de supuración a través de la sonda.
- - Tu hijo sufre de náuseas y/o vómitos persistentes.
- - Tu hijo tiene fiebre de 38 °C o superior
- - Observas pérdida o ganancia de peso inusual y/o repentina (más de 1 kg al día).
- - Tu hijo tiene estreñimiento (ausencia de deposiciones durante dos días o dificultad para defecar).
- - Tu hijo tiene diarrea (cuatro o más deposiciones blandas o acuosas al día)
- - El estómago de tu hijo presenta gases o está distendido y tenso
- - Aumentan los residuos estomacales*
*El equipo de profesionales sanitarios te explicará y te formará sobre cómo medir los residuos estomacales. Tendrás que consultar al profesional sanitario que atiende a tu hijo sobre qué cantidad de residuos estomacales son preocupantes. Esta cantidad dependerá de la edad y el peso del niño, del volumen total de fórmula que está recibiendo y de su horario de alimentación.
Cómo reducir los problemas gastrointestinales
Los problemas gastrointestinales son bastante comunes en niños que reciben nutrición enteral. Identificar el origen de la incomodidad es clave para encontrar las posibles soluciones.
Comparte tus observaciones e inquietudes con el equipo médico antes de realizar cualquier cambio en la pauta de alimentación diaria de tu hijo. Algunas veces bastará con medidas simples para aliviar el problema.
Los problemas gastrointestinales pueden incluir: residuos gástricos, estreñimiento, diarrea y malestar abdominal.
¿Qué son los residuos gástricos?
Los residuos gástricos son restos sólidos y/o líquidos de una toma de nutrición enteral anterior que permanecen en el estómago más tiempo de lo normal e incluso pueden estar en el estómago al inicio de la siguiente toma.
Si hay residuos gástricos, tu hijo puede escupir o vomitar. Supone un problema si ocurre con la suficiente frecuencia como para que tu hijo no reciba la cantidad total de la fórmula y como consecuencia deje de ingerir unos nutrientes muy valiosos.
Si los residuos gástricos permanecen en el estómago más de dos horas después de completar una toma puede significar que la fórmula no se está vaciando hacia el intestino tan rápido como debería.
Las posibles causas pueden incluir:
- - Cómo se administra la nutrición
- - El tipo de fórmula
- - La cantidad de fórmula que se administra
- - La velocidad de administración
Posibles soluciones que puede probar (a consultar con el médico):
- - Ajustar cómo se administra la nutrición, o cambiar la fórmula
- - Espaciar las tomas. Más tiempo entre tomas puede dar tiempo al estómago para vaciarse.
- - Ajustar la velocidad de administración para proporcionar la fórmula durante un período de tiempo más prolongado
- - Se ha demostrado que algunas fórmulas se vacían del estómago más rápidamente que otras, por lo que cambiar de fórmula podría ser una opción.
¿Qué pasa si mi hijo presenta estreñimiento?
- - Con la nutrición enteral las deposiciones pueden ser menos frecuentes de lo habitual. Si tu hijo sufre estreñimiento, puede sentir molestias o tener gases
- - Las posibles causas pueden incluir:
- - No se está administrando una cantidad suficiente de agua
- - Falta de fibra o cantidad insuficiente de fibra en la fórmula
- - Imposibilidad de realizar actividad física suficiente.
- - Ciertos medicamentos
- - Posibles medidas a seguir:
- - Administra agua adicional a través de la sonda de alimentación siguiendo las instrucciones de tu profesional de la salud.
- - Consulta al médico o dietista para comprobar si tu hijo debe cambiar a una fórmula con fibra o si debe añadir un suplemento de fibra.
- - Si tu hijo puede, aumenta su actividad física realizando juntos actividades divertidas.
- - Pide al profesional de la salud que revise los medicamentos de tu hijo para que compruebe si pueden provocar estreñimiento
¿Qué hacer en caso de diarrea?
Es normal que un niño que recibe nutrición enteral pueda presentar deposiciones frecuentes o acuosas, pero si presenta cuatro o más deposiciones sueltas o acuosas al día, habla con tu médico.
Posibles causas:
- - Medicamentos
- - La velocidad de administración es demasiado rápida
- - La fórmula puede haber sido contaminada después de su apertura
- - Intolerancia a la fórmula
Posibles medidas a seguir:
- - Debido a que las emociones pueden afectar a la digestión, debes intentar que tu hijo esté relajado durante la alimentación.
- - Saca los envases abiertos de fórmula del refrigerador al menos 30 minutos antes de la alimentación, para permitir que la fórmula adquiera la temperatura ambiente.
- - Ponte en contacto con el profesional de la salud que atiende a tu hijo para que valore ralentizar la velocidad de administración.
- - No uses ninguna fórmula que haya permanecido abierta a temperatura ambiente durante más tiempo del recomendado por el fabricante
- - No uses ninguna fórmula que haya permanecido abierta en el refrigerador durante más de 24 horas
- - Valora con tu profesional sanitario cambiar a una fórmula especial que contenga ingredientes de fácil digestión.
- - Lávate las manos exhaustivamente antes de abrir el envase o de manipular la fórmula.
- - Sustituye el contenedor de nutrición y las sondas según las instrucciones de tu profesional de la salud.
¿Qué pasa si mi hijo tiene malestar estomacal?
De forma ocasional, su hijo puede sentir náuseas, eructar o vomitar si tiene molestias estomacales.
- - La fórmula se está administrando demasiado rápido
- - La fórmula está demasiado fría
- - Demasiada fórmula en una toma
- - Estar tumbado en posición horizontal durante la alimentación
- - Realizar demasiada actividad física justo después de la alimentación
- - Intolerancia a la fórmula
Posibles medidas a seguir:
- - Consulta al profesional de la salud que atiende a tu hijo para que valore ralentizar la velocidad de administración.
- - No refrigeres los envases de fórmula sin abrir.
- - Saca los envases de fórmula abiertos del refrigerador al menos 30 minutos antes de la alimentación, para permitir que la fórmula adquiera la temperatura ambiente.
- - Asegúrate de que estás siguiendo las instrucciones en cuanto a la cantidad prescrita de fórmula y/o la velocidad correcta de flujo.
- - No permitas que su hijo se tumbe en posición horizontal durante una toma o justo después de ésta. Debe permanecer sentado o tumbado en un ángulo de 30-45 grados durante la alimentación y durante la hora posterior a la misma.
- - Si así lo ha indicado el médico, comprueba los residuos del estómago de tu hijo antes de reiniciar la siguiente toma.
- - Pide al médico o dietista de tu hijo que reevalúe la fórmula que está tomando. Es posible que tengas que cambiar a una fórmula que contenga más calorías en un menor volumen o a una fórmula especial que contenga ingredientes que sean más fáciles de digerir y absorber.
Los problemas gastrointestinales pueden ser un obstáculo, pero, con los consejos y recomendaciones adecuados, aprenderás a lidiar con los diferentes desafíos de la nutrición enteral.
La deshidratación y las aspiraciones no deben tomarse a la ligera
Con la nutrición enteral pueden aparecer afecciones tales como la deshidratación y las aspiraciones. Las causas pueden estar directamente relacionadas con la nutrición enteral o pueden no tener relación alguna. Solo tu equipo de profesionales de la salud podrá identificar claramente estas causas. Sin embargo, tu atención y tus observaciones son fundamentales para encontrar la mejor solución para tu hijo.
Deshidratación
Algunos signos tempranos de deshidratación son la sed y la orina de un color amarillo más oscuro de lo normal. Entre los signos más graves están la sequedad de los labios, la lengua y la piel, y la disminución de la producción de orina.
Posibles causas:
- - La fórmula es demasiado concentrada (contiene demasiado poca agua)
- - Diarrea frecuente
- - Fiebre prolongada
- - No tomar suficiente agua
- - Una herida está supurando grandes cantidades de líquido
- - Sudoración intensa
Medidas a seguir
- - Administrar a tu hijo la cantidad prescrita de agua cada día antes y después de sus tomas de nutrición.
- - Si tu hijo presenta fiebre, diarrea, supuración excesiva de sus heridas o sudoración intensa, consulta al médico para que determine la cantidad de agua que tu hijo necesita.
Aspiración
La aspiración se produce cuando la fórmula entra en los pulmones y generalmente provoca tos, atragantamiento y dificultades para respirar. Consulta al médico inmediatamente si aparecen estos síntomas.
Posibles causas:
- - Postura inadecuada durante la alimentación.
Recomendaciones:
- - Comprueba que la sonda está colocada correctamente.
- - Mantén a tu hijo sentado o tumbado en un ángulo de 30-45 grados (aproximadamente la altura de dos almohadas) durante la alimentación
- - Haz que tu hijo permanezca sentado durante al menos una hora después de la alimentación
- - Si tu hijo toma nutrición enteral por la noche, sigue las instrucciones del médico para elevar la parte superior de la cama.
- - Si parece que tu hijo tiene gases, está irritable, parece incómodo o ha estado vomitando, no inicies la alimentación. Consulta al médico inmediatamente si aparecen estos síntomas.
- - Si así lo ha indicado el médico, comprueba los residuos del estómago de tu hijo antes de iniciar la siguiente toma
La deshidratación y la aspiración son dos situaciones que deben controlarse de forma exhaustiva. Si no se tratan, pueden aparecer problemas graves de salud. Junto con tu equipo de profesiones de la salud, puedes ayudar a tu hijo a prevenir o superar estos obstáculos.
